【定期巡回って、本当に機能してますか?】
- 恭祐 昼八

- 2025年6月25日
- 読了時間: 2分
訪問診療をしていると、施設や在宅の現場で時々感じることがあります。
「定期巡回が入ってるはずなのに、なんでここまで状態悪くなるまで気づかなかったの…?」
「水分摂取が全然できていない、食事も止まってるのに報告がこない」
「定期巡回で何を見ていたんだろう?」
もちろん、全ての定期巡回が悪いわけではありません。むしろ本来の仕組みはとても素晴らしい制度です。
📖 定期巡回とは本来こういう仕組み
24時間365日、日中も夜間も介護が入れる
介護職と訪問看護が一体となって利用者を支える
定期的な巡回+随時の呼び出し対応が可能
水分摂取・排泄・食事・体位交換などを細かくサポート
つまり、**「軽い見守り〜医療的ケアまで柔軟にサポートできる、在宅ケアの要」**として制度設計されています
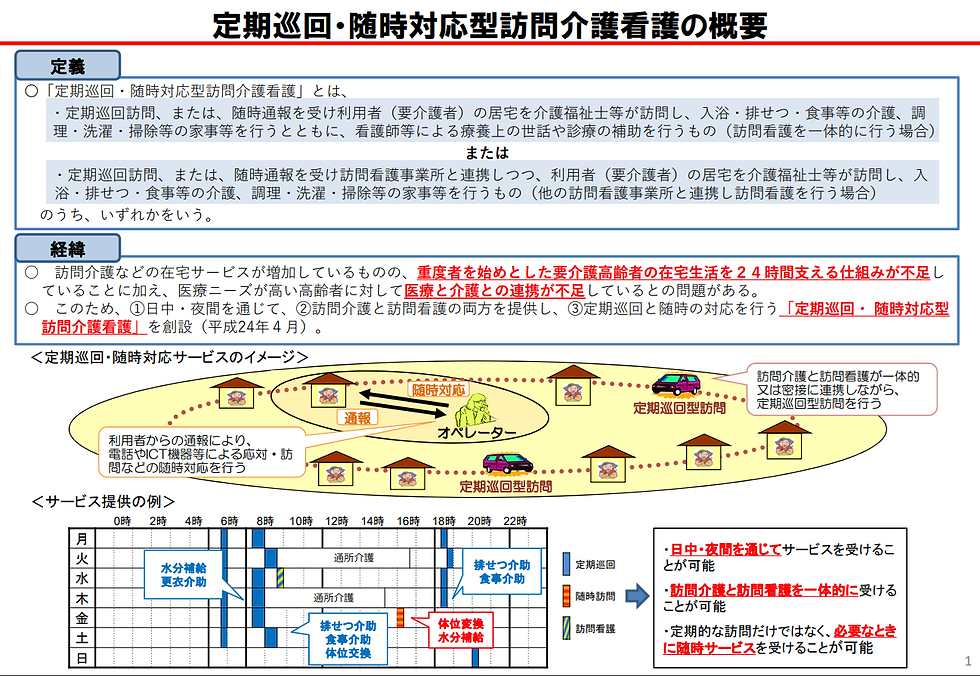
💭 でも、現場で見かける“穴”がある
現実にはこういう場面が出てきます。
体調悪化に対して「主治医に言ってください」と丸投げ
何日も水分摂取ゼロでもスルー
食事が進まないのに早々に“食止め”を判断
便秘・下痢の経過整理ができず、出た/出ない報告だけ
“気づいて、考えて、提案する”というケアの本質が抜け落ちてしまう瞬間がどうしても生じています。
🩺 医療・介護がバラバラになると支えきれない
訪問診療は24時間対応をしていても、**医師は「現場の情報がなければ正しく判断できない」**立場です。
食事量の把握
排便ペースの記録
体重や皮膚の状態の変化
誰が、何を、いつ見たのかの整理
これらがしっかり届いていないと、結局医師は出動するしかない。医療と介護の連携が「整理と提案」で支えられていない現場は意外に多いのが実感です。
🤝 定期巡回が“本来の力”を発揮するために
✅ 観察する力✅ 小さな変化を拾う力✅ 迷ったら早めに相談する力✅ 「どうします?」ではなく「こうしてみました」を持つ力
定期巡回がこうした力をもっと発揮してくれたら、私たち訪問診療チームも、医療に専念しやすくなり、より良い連携ができます。
🌱 最後に
定期巡回の制度自体はとても理想的な仕組みです。でも、“制度がある”と“制度が活きている”は違います。
医療と介護がうまく噛み合えば、在宅ケアはもっと安全で、もっと安心な仕組みになると信じています。
私たち逢縁クリニックも、日々こうした現場に向き合いながら、「連携ってこうありたいよね」をこれからも模索していきます。

コメント